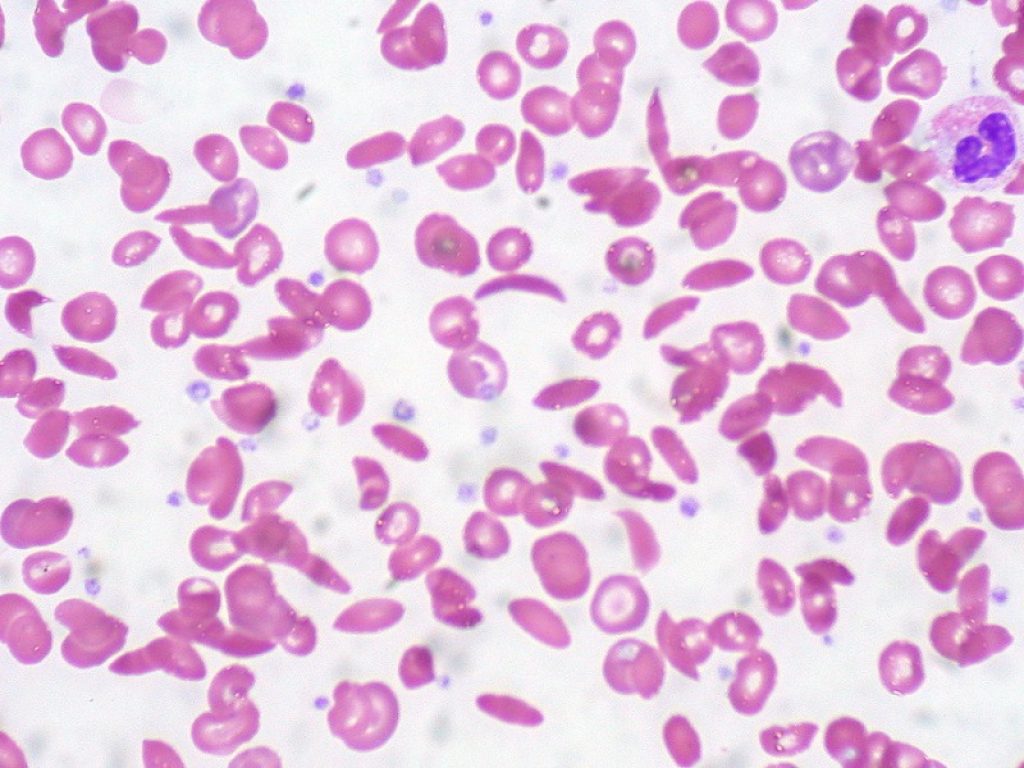
Anemia falciforme: l’Fda statunitense ha approvato crizanlizumab, un farmaco che ha la capacità di prevenire le crisi vaso-occlusive
L’Fda ha approvato crizanlizumab, un farmaco per l’anemia falciforme che ha la capacità di prevenire le crisi vaso-occlusive, eventi debilitanti e dolorosi talvolta fatali, in pazienti affetti da un gruppo di malattie ereditarie dei globuli rossi che tipicamente affliggono persone di origine africana. Sviluppato da Novartis sarà messo in commercio con il marchio Adakveo.
Il nuovo agente è il capostipite della classe degli anticorpi diretti contro la P-selectina, che è una molecola di adesione espressa sulle cellule endoteliali vascolari attivate e sulle piastrine. La sovraregolazione della P-selectina sulle cellule endoteliali e sulle piastrine contribuisce alle interazioni cellula-cellula coinvolte nella patogenesi degli episodi dolorosi acuti caratteristici di questa malattia, noti con la sigla SCPC.
Il farmaco arriva sulla scia dell’approvazione nel 2017 dell’Endari di Emmaus Medical, il primo nuovo farmaco per l’anemia a cellule falciformi in 20 anni. Diversi farmaci sperimentali sono vicini al mercato.
I dati di uno studio denominato SUSTAIN hanno supportato l’approvazione. Lo studio ha testato crizanlizumab contro placebo e ha dimostrato che il farmaco ha ridotto del 42% il numero medio di giorni di degenza in ospedale. Un maggior numero di pazienti che assumono crizanlizumab non ha avuto crisi vaso-occlusive – il 36% contro il 17% che assume un placebo – e il tempo mediano dall’inizio del trattamento alla prima crisi è stato di 4,1 mesi per i pazienti con crizanlizumab rispetto a 1,4 mesi per i pazienti con placebo.
Crizanlizumab è uno dei due trattamenti a cellule falciformi che potrebbero essere lanciati a pochi mesi di distanza l’uno dall’altro, e potrebbero non essere necessariamente concorrenti diretti. Global Blood Therapeutics ha presentato una richiesta all’Fda per voxelotor, che funziona migliorando l’assorbimento di ossigeno da parte dei globuli rossi, e una decisione è prevista per il 26 febbraio 2020.Crizanlizumab è somministrato con un’infusione mensile, che potrebbe renderlo un trattamento meno attraente rispetto a voxelotor, un farmaco per via orale. Tuttavia, l’analista di Cantor Fitzgerald Elemer Piros ha scritto in una nota di luglio che i due potrebbero essere considerati come terapie complementari “dato che entrambi i farmaci mostrano risultati benefici in diverse misure, e lavorano attraverso diversi meccanismi di azione.
Global Blood Therapeutics ha concesso in licenza un inibitore preclinico della P-selezione di Roche chiamato inclacumab.
Efficacia del nuovo farmaco
Noto anche con la sigla SEG101, crizanlizumab è arrivato in Novartis nel 2016 attraverso l’acquisizione di Selexys Pharmaceuticals in un accordo del valore di 665 milioni di dollari. I dati dello studio SUSTAIN, pubblicato nel 2016 sul NEJM, hanno mostrato che il farmaco ha ridotto del 45,3 per cento il tasso mediano annuo di VOC che ha portato a visite sanitarie. Una ulteriore analisi dei dati del trial, presentata alla conferenza ASH dello scorso anno, ha inoltre mostrato che il 35,8% di quelli trattati con il farmaco sperimentale non ha avuto un VOC, contro il 16,9% sul braccio placebo. Questo in pazienti con una storia di 2-10 VOC nell’anno precedente.
Le terapie SCD esistenti sono farmaci orali giornalieri, ma la compliance è bassa, pari a circa il 50%. “Al contrario, il crizanlizumab è un’infusione per via endovenosa che si fa una volta al mese, il che si traduce in un dosaggio vantaggioso ma con l’ovvio ostacolo della via di somministrazione. Novartis ritiene che la somministrazione mensile potrebbe facilitare la compliance attraverso visite mediche regolari”, hanno osservato gli analisti.
Anemia falciforme
L’anemia falciforme è caratterizzata dalla presenza di emoglobina a falce, emolisi cronica, episodi dolorosi ricorrenti, disfunzione multiorgano e, spesso, una morte prematura. Si pensa che le crisi dolorose, un’altra caratteristica della malattia, siano causate da un’occlusione vascolare nella microcircolazione, un aumento dell’infiammazione e alterazioni nella nocicezione.
La patogenesi della vaso-occlusione è complessa ed è causata dall’adesione degli eritrociti falciformi e dei leucociti all’endotelio, che provoca l’ostruzione vascolare e ischemia tissutale. La prevenzione delle crisi potrebbe ridurre al minimo o evitare il danno d’organo e tissutale e diminuire il conseguente rischio di morte tra i pazienti con anemia falciforme.
L’anemia falciforme è più comune nelle persone di origine africana, mediterranea e mediorientale. Si stima che negli Stati Uniti vi siano circa 100mila pazienti SCD con circa il 60% di pazienti con 2 o più VOC all’anno.
Una mutazione genetica di 7mila anni fa
La mutazione genetica che dà origine all’anemia falcifome è comparsa circa 7mila anni fa nelle popolazioni del Sahara, allora terra umida e luogo con alta incidenza di malaria. L’anomalia, rendendo più difficoltosa l’infezione, aveva al tempo un fattore protettivo che favorì la sua naturale selezione e diffusione.
Le modificazioni strutturali dell’emoglobina tipiche dell’anemia falciforme impediscono lo sfruttamento delle risorse cellulari da parte di Plasmodium falciparum, il parassita che veicola la malaria.
Dalle foreste del Sahara la mutazione è passata al resto del mondo in seguito alle migrazioni della popolazione Bantu iniziate circa 5mila anni fa e al commercio degli schiavi. Oggi le cose sono cambiate, non solo per il Sahara, diventato un deserto, ma per la lotta alla malaria. L’anemia falciforme è dunque solo una malattia dalle potenziali gravi conseguenze.