Da IVAS e IANAC arrivano nuove indicazioni sull’utilizzo dei dispositivi per accesso vascolare nel paziente oncologico per somministrare la terapia farmacologica
Trovare le migliori soluzioni per la più efficace somministrazione di terapie e per la nutrizione dei pazienti oncologici è fondamentale per una corretta presa in carico e gestione delle persone colpite da tumore.
Pertanto, è importante porre l’attenzione sulla scelta appropriata dell’accesso vascolare come parte integrante del percorso terapeutico del paziente oncologico, che tenga conto anche delle sue esigenze.
È quanto emerge dal Documento di Consenso “L’ottimale utilizzo dei cateteri centrali a inserimento periferico (PICC) in oncologia e ematologia” recentemente emanato da un gruppo di esperti delle principali società scientifiche del settore tra cui rappresentanti della Società Italiana Accessi Vascolari (IVAS) e dell’Associazione Italiana Infermieristica Competenze Avanzate (IANAC) con il contributo non condizionato di Becton Dickinson – che nasce con l’obiettivo di delineare le indicazioni, il processo di scelta e l’impiego ottimale dei PICC all’interno del processo clinico-assistenziale del paziente oncologico ed ematologico e che fa luce sulla necessità di riesaminare i criteri di scelta dei dispositivi di accesso venoso attualmente presenti negli ospedali italiani.
“Negli ultimi anni, grazie alle nuove terapie e alla diagnosi precoce, è stato possibile incrementare la sopravvivenza del malato oncologico. Ora, l’obiettivo successivo e non meno rilevante, è quello di offrire a questo aumento anche una maggiore qualità della vita – dichiara Carlo Carnaghi, Responsabile Unità Operativa Oncologia Medica – UO Oncologia Medica, Humanitas Istituto Clinico Catanese.
Nel panorama oncologico ed ematologico italiano emerge ancora oggi un quadro piuttosto frammentato sull’utilizzo degli accessi vascolari, nonostante in Italia si sia registrato negli ultimi anni un rapido incremento che ha portato il nostro Paese ad occupare il secondo posto a livello europeo. In generale, la pratica clinica sembra connotata dalla mancanza di un algoritmo decisionale per la scelta del dispositivo da impiantare e da un divario tra le indicazioni riportate nelle linee guida e il grado di implementazione di queste nella pratica clinica, oltre che da una disomogeneità clinica interdisciplinare che potrebbe compromettere il buon esito terapeutico. Le nuove raccomandazioni evidenziano nello specifico quanto sia fondamentale un approccio proattivo anche in ambito di accessi vascolari, per evitare complicanze importanti come l’interruzione della terapia, il deterioramento dei vasi sanguigni e la riduzione del rischio di sviluppare infezioni in pazienti particolarmente fragili come quelli oncologici” – conclude Carnaghi.
Somministrazione terapie e nutrizione del paziente oncologico. Quali sono i principali problemi?
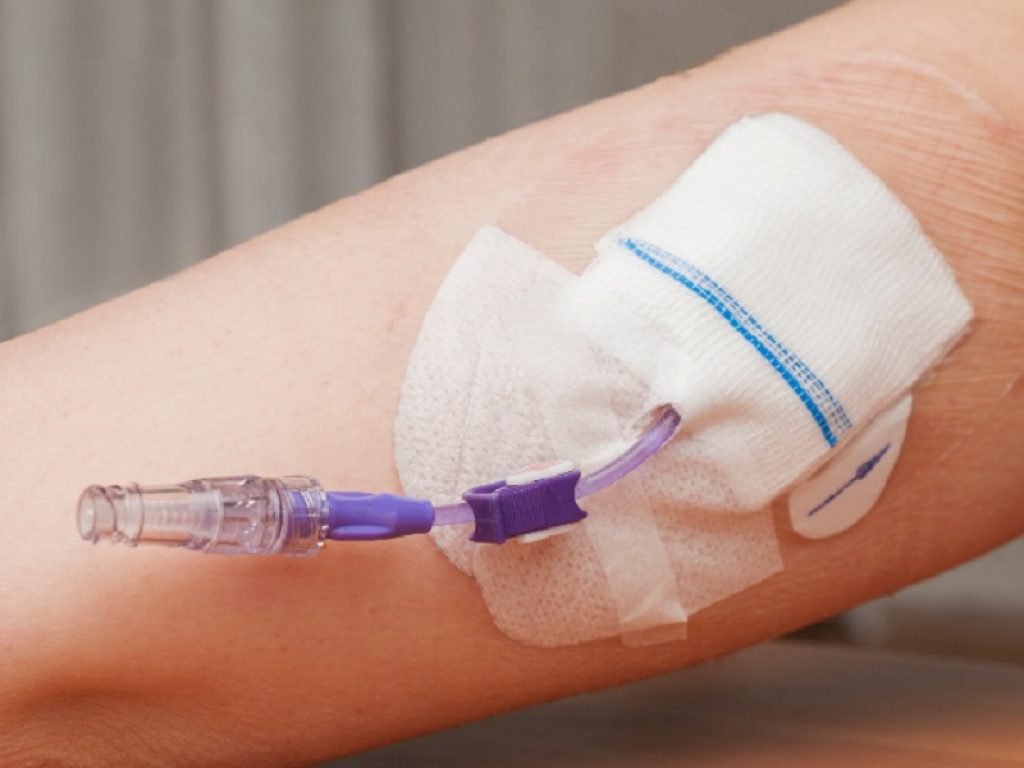
L’assistenza ad un paziente oncologico prevede necessariamente il ricorso ad un accesso vascolare, un piccolo catetere fisso per l’infusione di farmaci (trattamenti chemioterapici), soluzioni e derivati del sangue, il prelievo di sangue e il monitoraggio emodinamico per la misurazione della pressione venosa centrale o per la nutrizione, sostanze che sono spesso molto concentrate e date in maniera continuativa.
“La scelta del dispositivo di accesso vascolare più duraturo e più scevro di complicanze procedurali, in questi pazienti, è la chiave per ottenere la massima qualità di trattamento con il minimo rischio per pazienti e operatori. Il PICC (catetere venoso centrale ad inserimento periferico) e le nuove tecnologie di impianto (ecografi di ultima generazione e visualizzazione del decorso del catetere all’interno del paziente senza utilizzo di RX) rispondono a questa esigenza” – dichiara Baudolino Mussa, Medico Chirurgo Dipartimento Chirurgia Generale e Specialistica e Professore aggregato, AOU Città della Salute e della Scienza di Torino.
Un catetere venoso centrale ad inserimento periferico o PICC è un dispositivo inserito per via periferica (vene non visibili e palpabili del braccio) che viene utilizzato per la terapia farmacologica e per la nutrizione parenterale. I vantaggi sono molteplici: sicurezza e semplicità della procedura per il loro posizionamento, che può essere eseguita da personale infermieristico adeguatamente formato e può essere realizzata direttamente al letto del paziente senza la necessità di sale operatorie, riducendo i tempi di intervento e la necessità di riposizionamenti post-impianto, con risparmio di risorse, costi e riduzione dei tempi per l’inizio della terapia infusionale.
Nell’insieme, queste caratteristiche rendono i PICC compatibili con un uso sia ospedaliero che extra-ospedaliero, compreso quello domiciliare, utilizzando una procedura rigorosamente sterile e una strumentazione portatile per la conferma del corretto posizionamento della punta tramite prova ECG-guidata, avvalendosi di metodiche accurate di tip navigation e tip location, realizzate grazie all’elettrocardiografia intracavitaria (IC-ECG).
“Un’altra componente importante dell’attuale successo di questa procedura è stata il coinvolgimento diretto del personale infermieristico che ha portato anche ad un maggiore grado di soddisfazione da parte dei pazienti in relazione alla qualità dell’assistenza e del tempo dedicato – dichiara Fabio Conti, Coordinatore Infermieristico Area di Cardiologia – Fondazione Policlinico Tor Vergata, Roma e Presidente IANAC – Associazione Italiana Infermieristica Competenze Avanzate – La scelta dell’accesso venoso più appropriato va proprio in questa direzione e nasce dall’integrazione delle diverse competenze multidisciplinari, dall’equipe di cura al team accessi vascolari, coinvolgendo nel processo decisionale anche il paziente e i suoi caregiver.
Per questo motivo nel Documento viene evidenziato in particolar modo il ruolo del Vascular Access Team (VAT) che, attraverso la formazione e la conoscenza dettagliata dei vari dispositivi in termini di indicazioni, è in grado di fare una valutazione ragionata per scegliere la migliore soluzione con il minor impatto sul paziente e con le minori complicanze possibili, migliorando anche la tempestività delle cure” – conclude Conti.
Il Documento sottolinea infine l’importanza di inserire nei percorsi diagnostico-terapeutici in oncologia (PDTA) l’utilizzo e la scelta del giusto catetere vascolare, l’impianto e la sua successiva gestione, per la sicurezza delle cure e degli operatori sanitari e per la qualità di vita dei pazienti.
“Sebbene la diffusione così ampia dell’impiego dei PICC in Italia testimoni in generale un miglioramento dei criteri di scelta dei dispositivi di accesso vascolare, il ricorso a questi accessi venosi nel nostro Paese rimane comunque inferiore rispetto a quanto sarebbe dettato dalle effettive necessità cliniche e assistenziali dei pazienti e dai criteri di appropriatezza in molti ambiti, compreso quello onco-ematologico.
La necessità di un accesso vascolare stabile dovrebbe essere parte integrante di una gestione diagnostico-terapeutica efficace dei pazienti per tutto il corso della malattia a partire dalle fasi iniziali. E’ evidente infatti come questi dispositivi siano fondamentali per creare il continuum of care in ogni fase di malattia ed è proprio per questo che occorre puntare sulla diffusione della cultura dell’accesso venoso. – dichiara Mussa – Questo Documento di Consenso va proprio in questa direzione sottolineando quanto sia fondamentale avere un modello organizzativo complessivo adeguato alle esigenze del paziente ed alla rilevanza del dispositivo vascolare, dal momento che i sistemi di accesso venoso rappresentano dei preziosi alleati nel percorso di cura del paziente oncologico”.