Per i pazienti con bradicardia, arriva in Italia il primo sistema di pacemaker bicamerale senza fili. Più efficace e sicuro, invisibile dall’esterno
Procedure sempre meno invasive e dispositivi impiantabili sempre più sofisticati, miniaturizzati e connessi. La cardiologia e l’elettrofisiologia italiane stanno vivendo la loro rivoluzione grazie all’innovazione tecnologica. Sulla portata di questa svolta si è fatto il punto nel corso dell’evento “La cardiologia che batte al ritmo del futuro” organizzato da Abbott con alcuni dei maggiori cardiologi interventisti italiani.
Il progressivo incremento dell’aspettativa di vita, e con essa della prevalenza di malattie croniche, hanno favorito un progressivo aumento delle aritmie cardiache. Si calcola che circa un terzo della popolazione mondiale potrebbe sviluppare un’aritmia patologica , una delle cause più frequenti di mortalità, accessi al Pronto Soccorso e di ricoveri.
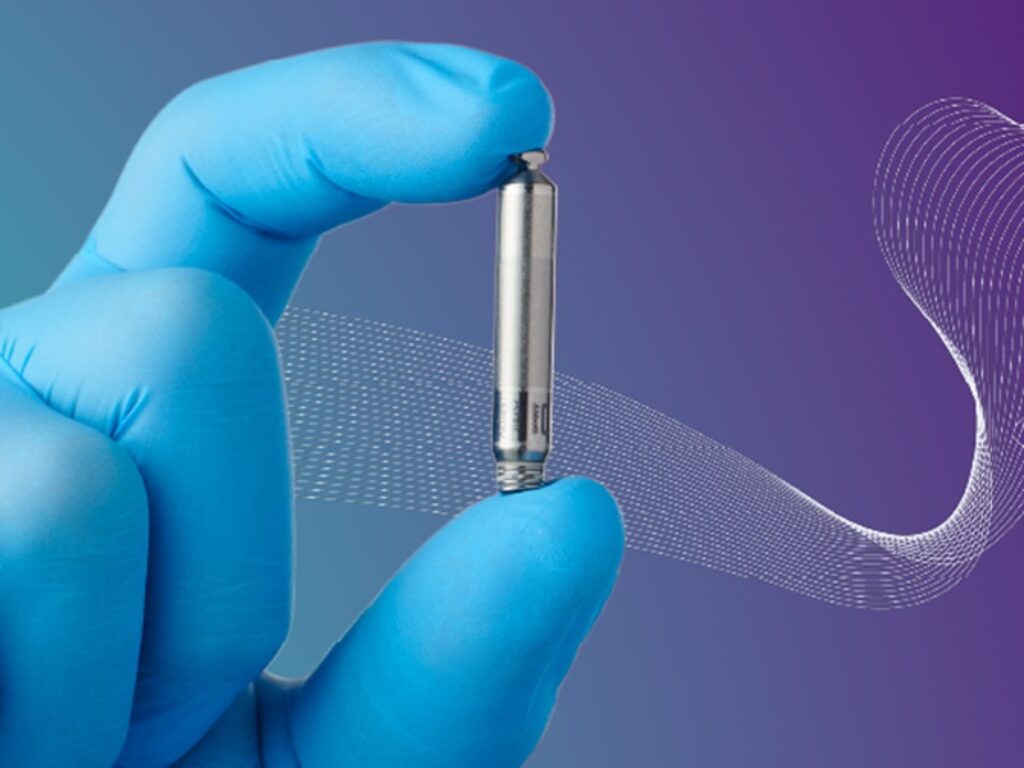
Con l’obiettivo di far fronte alle esigenze delle persone con un ritmo cardiaco anomalo o più lento del normale, Abbott ha annunciato la disponibilità in Italia di Aveir DR, il primo sistema di pacemaker bicamerale senza fili al mondo. Si tratta di un’innovazione rivoluzionaria senza precedenti che consente a due pacemaker senza elettrocateteri di comunicare e sincronizzarsi tra di loro ad ogni singolo battito del cuore grazie alla tecnologia di comunicazione implant-to-implant (i2i) brevettata da Abbott. Un sistema che amplia le possibilità di trattamento rispetto ai pacemaker monocamerali senza fili che consentono di trattare solo il 20% dei pazienti.
“La tecnologia dei pacemaker è rimasta sostanzialmente invariata negli anni a causa delle notevoli sfide tecnologiche per consentire un’efficace sincronia atrio-ventricolare tra due pacemaker senza fili” dichiara Marcello Mestriner, Country Manager Cardiac Rhythm Management di Abbott Italia. “Avetr DR risponde a un sostanziale bisogno delle persone con bradiaritmie risolvendo la sfida tecnologica della stimolazione bicamerale senza elettrocateteri grazie al suo rivoluzionario sistema di progettazione.”
Il sistema utilizza un nuovo metodo di erogazione della terapia bicamerale essendo composto da due pacemaker, uno che stimola il ventricolo destro (Aveir VR) e uno che stimola l’atrio destro (Aveir AR). Ogni dispositivo è circa dieci volte più piccolo di un pacemaker tradizionale, meno di una batteria AAA. Appena certificato in Europa (Certificato CE, 3 giugno 2024, Organismo notificato 0123), sono già stati eseguiti i primi impianti in Italia.
Il professor Claudio Tondo, Direttore del Dipartimento di Aritmologia, Centro Cardiologico Monzino IRCCS di Milano e Professore Associato del Dipartimento di Scienze Biomediche, Chirurgiche e Odontoiatriche, Università Degli Studi di Milano dichiara che: “La disponibilità in Italia del primo pacemaker bicamerale senza fili al mondo, che due anni fa siamo stati i primi a validare nel nostro Paese avendo partecipato allo studio clinico internazionale, amplierà le possibilità di trattamento dei disturbi del ritmo cardiaco e dunque il numero di pazienti che potrà beneficiare dei pacemaker senza fili, una delle più grandi innovazioni nel mondo dei pacemaker degli ultimi dieci anni.”
La procedura con Aveir DR non comporta cicatrici e nemmeno la creazione di una tasca visibile a livello del torace, con una considerevole riduzione per il paziente dei tempi di recupero dalla procedura di impianto e dei rischi connessi agli elettrocateteri e alla tasca.
“Con questa novità tecnologica, il sistema di pacemaker leadless è in grado di stimolare elettricamente tutto il cuore, come i sistemi tradizionali, ma con molti vantaggi in più per i pazienti. Non era mai stato fatto prima con i pacemaker senza fili” aggiunge il professor Antonio Curnis, Responsabile del Laboratorio di Elettrofisiologia ed elettrostimolazione, Spedali Civili di Brescia. “Sono convinto che la tecnologia leadless ha il potenziale per sostituire gradualmente gli impianti tradizionali.”
Nel mondo ogni anno si contano circa 1.250.000 impianti di pacemaker. In Italia si effettuano oltre 50mila impianti di pacemaker ogni anno, in media 137 al giorno, con una crescita superiore al 30% negli ultimi 15 anni.
“Noi cardiologi ospedalieri siamo chiamati ad affrontare molteplici sfide, tra cui le aritmie che sono in rapida crescita in tutto il mondo” dichiara il dott. Stefano Guarracini, Primario della Cardiologia e Responsabile Emodinamica, Clinica Pierangeli di Pescara. “I grandi vantaggi di questa tecnologia derivano dalle dimensioni miniaturizzate e dall’assenza di fili, che permettono di inserire le due piccole capsule direttamente nella cavità cardiaca con una procedura meno invasiva della chirurgia tradizionale. Una volta riprese le attività quotidiane, i movimenti del paziente non sono limitati.”
Bradicardia
La bradicardia consiste nel rallentamento del battito cardiaco al di sotto dei livelli normali. Il numero di battiti del cuore al minuto (frequenza cardiaca) è controllato da segnali elettrici trasmessi attraverso il tessuto cardiaco. A riposo, la frequenza del battito del cuore è regolare e, generalmente, è compresa tra le 60 e le 100 pulsazioni al minuto.
Si parla di bradicardia quando la frequenza cardiaca è inferiore a 60 battiti al minuto e può avere un significato fisiologico oppure patologico. Quando il rallentamento del battito cardiaco non riesce a fornire all’organismo sangue e ossigeno a sufficienza, allora rappresenta un serio problema di salute. Tra le possibili conseguenze per il paziente vi sono sensazione di mancamento o svenimento (sincope), vertigini, debolezza, fatica, respiro corto, dolore al petto, problemi di confusione mentale.7 Stati di bradicardia possono insorgere a causa di condizioni patologiche quali infarto, blocco atrio-ventricolare, malattia del nodo del seno, alterazione degli elettroliti nel sangue (soprattutto potassio), oppure per l’uso di alcuni farmaci cosiddetti “bradicardizzanti”, quali i beta-bloccanti e la digitale.
La diagnosi comincia con la visita del medico e l’auscultazione del cuore. Nel caso in cui venga rilevato un battito troppo veloce o troppo lento o irregolare, il medico può richiedere alcuni esami come Elettrocardiogramma, Ecocardiogramma, Holter Cardiaco, Studio elettrofisiologico, Tilt test, ecc.